|
||
(二) 定义及临床特点
疟疾在我国古代称为瘴气,英文Malaria,为意大利文mala(不良)与aria(空气)二字合成。疟疾是由人体疟原虫所致的一种常见蚊媒寄生虫病。疟原虫经血流侵入肝细胞内寄生、繁殖,成熟后又侵入红细胞内繁殖,使红细胞周期性地成批破裂而发病。其临床特点为寒战、高热、继之大汗后缓解,呈间歇性发作。同时可有脾肿大、贫血以及肝、脑、肾、心、肠、胃等脏器受损引起的各种综合症。严重者可危及生命。
(二) 疟疾的危害
WHO用“伤残调整生命年” (Disability-Adjusted Life Years,DALYs)来表示疾病的负担。DALYs是指在伤残状态下生存的时间和因疾病早逝而丧失的时间。DALYs值越大,表示对健康的损害和生存质量的影响越大。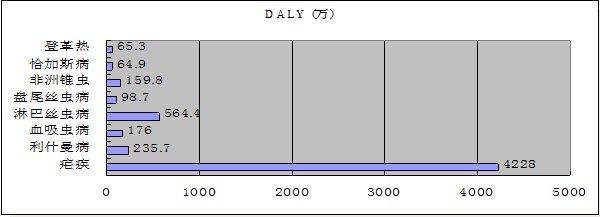
(三)疟疾的分类
人类疟疾共有4种,由4种不同的疟原虫引起:
1.间日疟,病原为间日疟原虫,主要在温带地区,也存在于某些亚热带、热带和寒带地区。
2.三日疟,病原为三日疟原虫,流行于热带非洲部分地区及东南亚局部地区,呈点状分布。
3.卵形疟,病原为卵形疟原虫,流行于非洲西海岸的小范围地区。
4.恶性疟,病原为恶性疟原虫,流行于热带与亚热带地区。
(一)疟疾流行的基本环节
疟疾流行的基本环节包括传染源、传播媒介、传播途径和易感人群。其中传染源为患有疟疾的病人、带虫者(血中有配子体),传播媒介即是按蚊,传播途径主要是感染性按蚊叮咬,输血感染,经胎盘感染,易感人群对四种疟原虫普遍易感。
(二)流行特征
1.地区分布
热带和亚热带地区流行最严重,温带次之。间日疟分布最广,遍及热带与温带地区,恶性疟以热带最多和最严重。三日疟较少,卵形疟很少。
2.季节分布
一般是夏秋发病较多,在热带及亚热带地区四季都可发病。
3.影响疟疾流行的因素
自然因素和社会因素。
4.发病情况
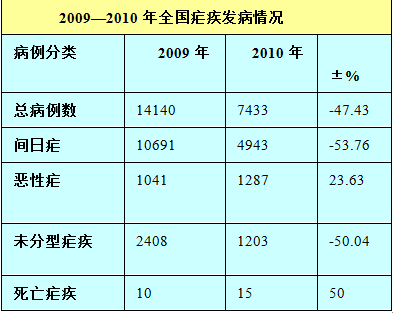
从下表中可以看出,近两年来疟疾在我国的发病人数呈下降趋势,控制情况较好,但随着国际间交流的增多,我国人口去往国外,尤其是非洲的机会越来越多,无形中造成了疟疾传播机会的增多,消除疟疾、防治疟疾的工作仍需重视。
(一)疟原虫的形态
疟原虫是单细胞的生物,因此从形态上来讲肉眼是看不见的,要将血涂片经过吉姆萨或者瑞士染色后借助显微镜才能进行观察。经过染色后,疟原虫虫体的细胞质呈蓝色,细胞核为红色或紫红色,其代谢产物为疟色素,不着色、仍呈棕褐色。
疟原虫的形态在不同阶段是不同的,主要分为4种:小滋养体、大滋养体、裂殖体、配子体。
1.小滋养体
小滋养体是疟原虫侵入红细胞的初级阶段。细胞质呈环状、中央为一空泡,细胞核为点状位于细胞质的一边,形似指环,故又称环状体。被侵入的红细胞大小无明显变化。如右图所示。
2.大滋养体
细胞核变大,被寄生的红细胞胀大,并出现染成红色的薛氏小点,又称阿米巴样体。虫体细胞质增多,有时伸出伪足,形态不规则,有疟色素。如下图所示。

3. 裂殖体
虫体继续增大,细胞质逐渐变,细胞核分裂、疟色素增多且不均匀,再分裂形成裂殖子,此时疟色素聚集成团。如下图所示。
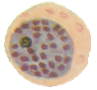
4.配子体
虫体呈圆或卵圆形,有一个细胞核、疟色素分布均匀。

(二) 疟原虫生活史
疟原虫的生活史包括在人体内的发育和在蚊体内的发育两个阶段,而在人体内又分为红外期和红内期。红外期是在红细胞外,即在肝细胞内。
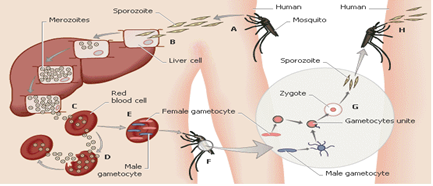
1.人体内阶段
在人体内进行无性增殖并形成雌雄配子体。

红细胞内疟原虫经几次裂体增殖后,裂殖子不再进行核分裂,逐渐发育为雌、雄配子体。这是疟原虫有性生殖的开始。
2.蚊体内阶段
有性的配子生殖
雌性按蚊吸患者血液时,雌雄配子体进入蚊胃→雌、雄配子→合子→动合子→卵囊(吸血后24~72小时)。
无性的孢子增殖
卵囊内核反复分裂→形成数以千万的子孢子→成熟子孢子→蚊唾液腺。
(一)疟疾的病理过程
疟疾的病理过程主要是:
1.疟原虫对红细胞的入侵和破坏。
2.全身与局部的循环改变。
3.机体的免疫反应。
(二)疟疾常见症状的发病机制
1.发热—(1)红细胞破裂逸出裂殖子(2)疟原虫代谢产物(3)细胞分解产物
2.贫血—(1)红细胞破裂(2)脾脏强化其吞噬能力(4)红细胞聚集、破坏增多(5)骨髓造血功能受抑等
3.肝脾肿大—单核-吞噬细胞增生活跃、大量吞噬及消毁红细胞,释出疟色素,积聚在组织间隙及吞噬细胞内,使血管发生阻性充血。
4.肾脏病变—免疫复合物引起的Ⅲ型变态反应。
疟疾的诊断,最重要的依据就是患者的临床表现,那么疟疾典型发作、重型或凶险型疟疾以及非典型疟疾的具体临床表现是什么呢?
|
||
任何疾病的发生都存在潜伏期:指疟原虫子孢子侵入人体到出现临床症前的时间,包括红外期及红内期裂体增殖,血中疟原虫达到一定数量所需的时间。
潜伏期时间长短:疟原虫种株、子孢子数量和机体的免疫力有密切关系。恶性疟的潜伏期为7~27天;三日疟的潜伏期为18~35天;卵形疟的潜伏期为11~16天;间日疟的短潜伏期株为11~25天,长潜伏期株为6~12个月或更长。
红内期裂殖体增殖是主要的致病阶段。疟原虫在细胞内裂体增殖的周期需要的时间:恶性疟 36-48小时 / 间日疟和卵形疟 -48小时 / 三日疟 -72小时。
(一)典型发作
1.间日疟—起病多急骤、初发热型多不规则、症状发作多始于中午前后或傍晚。隔日定时发作者约占半数。典型发作分为三期:发冷期、发热期、出汗期。
(1)发冷期:骤然发冷、寒战、口唇青紫、皮肤苍白、脉细数、血压升高、初发者持续15分钟左右;反复发作者此期可长达3~45分钟。
(2)发热期:寒去热来,体温39~41℃,头痛、肌肉关节疼痛,口干、烦渴、甚至谵妄、抽搐、昏迷。本期持续2~6小时。
(3)出汗期:大汗淋漓、热退,感觉舒服但困倦,常安然入睡。此期约2~3小时。
典型发作全程约6~10小时,间歇期无症状,每48小时发作一次。发作不规律的原因为体内有两组或两组以上不同发育周期的虫株;不同种类的疟原虫混合感染。
2.恶性疟—前驱症状较多,常有畏寒、头痛、乏力、肌肉酸痛、纳差等。分期也分为发冷期、发热期、出汗期。
(1)发冷期:有畏寒,但无寒战;
(2)发热期:热型多不规则,可出现间歇性低热,以后热度渐高,发热时间延长,呈弛张热或稽留热。48h内可见二次发热,体温曲线呈“M”型;
(3)出汗期:有出汗,但不会大汗淋漓。
如有其他疟原虫混合感染,热型不规则,症状复杂。
3.三日疟—隔二日热发作;还有三个重要特点:(1)无症状虫血症患者较多;(2)三日疟肾病;(3)疟原虫在骨髓内存活时间长。
4.卵形疟—与间日疟相似。
(二)其他症状与体征
1.贫血:疟疾反复发作多次后,常有贫血,恶性疟疾的贫血较明显。
2.脾肿大:轻度肿大质软。反复多次发作后明显肿大,质较硬。
3.肝肿大:肝轻度肿大,压痛,血清ALT可增高。
(三)重型或凶险型疟疾
出现以下一种或一种以上临床表现。
1.脑型疟:90%以上由恶性疟引起,其中儿童约占70~80%。体温多达40℃以上,中枢神经系统症状明显,包括剧烈头痛、烦躁、谵妄、抽搐、嗜睡、昏迷,病死率为10%~30%。体征可有瞳孔对光反应迟钝、颈强直、克氏症巴氏症均可阳性。脑脊液检查显示颅内压增高,常规和生化无明显变化。
2.休克:原因为血容量不足和严重过敏。
3.急性肾衰竭:见于严重感染患者,(1)红细胞原虫感染率常在10%以上;(2)休克或溶血时间过长。表现为尿少,24小时尿量成人<400ml,儿童<12ml,继而无尿,补充液体后无改善,血清肌酐和尿素氮升高。
4.严重肝损害型:重度黄疸,血清胆红素增高以直接胆红素为主,伴有ALT明显升高,肝明显肿大伴压痛。多见于重度感染者,少数可出现肝肾综合征,病死率极高。
5.呼吸衰竭型:出现呼吸加速、气短、呼吸困难、青紫,咳血性泡沫痰等,双肺散在水泡音。部分患者可因液体输入过量、高原虫血症、肾衰竭及妊娠等,是其发生的重要因素。常伴有代谢性酸中毒。
6.胃肠型:可表现为急性胃肠炎的症状,有的类似痢疾;有时出现严重水泻,类似霍乱;少数病例酷似急腹症。
7.黑尿热:主要见于恶性疟,机制尚不十分明确。可能的原因(1)G6PD缺乏;(2)使用了伯氨喹、奎宁等药物后,红细胞由于药物和/或疟原虫作用所引起的自身免疫的结果;(3)一些非特异性因素,如疲劳、外伤等是促发因素。表现为溶血性黄疸和血红蛋白尿,死亡的主要原因主要是血红蛋白堵塞肾小管导致急性肾功能衰竭。
(四)疟疾的再燃与复发
1.再燃:患者临床症状得到控制,但血液中的疟原虫没有完全清除,经过一段时间后,残存的无性体疟原虫再次大量增殖,导致又一次出现临床症状(4种疟原虫均可出现)
2.复发:患者经治疗临床症状得到控制,同时血液内的疟原虫也完全消除,但肝细胞内的疟原虫没有完全清除。一段时间后肝内疟原虫迟发型子孢子复苏,再次在肝细胞中进
行裂体增殖,产生的裂殖子侵入红细胞并大量繁殖,再次出现临床症状(见于间日疟和卵形疟)。
(五)特殊类型疟疾
1.先天性疟疾
婴儿主要表现为发热、但热型欠规则,不安、厌食、呕吐腹泻等,也可出现肝大、贫血。
2.输血性疟疾
寒战、发热、出汗,症状较典型。
3.孕妇疟疾
症状较典型,感染恶性疟时易发展为重症疟疾伴低血糖,常造成早产或死胎,产出的婴儿体重也偏低。
4.婴幼儿疟疾
热型欠规则,多表现为哭闹不安或精神欠佳、厌食、呕吐,易发展为重症疟疾或脑型疟。疟疾的典型发作包括哪几期( )。
| A. 潜伏期、发热期 | ||
| B. 发热期、发冷期 | ||
| C. 发冷期、发热期、出汗期 | ||
| D. 出汗期、发热期 |
正确答案:C
解析:疟疾的发作包括发冷期、发热期、出汗期,所以答案C正确。
(一)病原学检查:血涂片查找疟原虫(厚、薄涂片)
(二)免疫学检查:疟原虫澳卡
(三)血常规检查
(四)尿常规检查
(五)血液生化检查
(一)诊断
1.流行病学史
2.临床表现
3.实验室诊断
4.实验性治疗
(二)鉴别诊断
1.伤寒、副伤寒及其他沙门氏菌感染
2.登革热
3.急性上呼吸道感染
4.败血症
5.乙型脑炎和流行性脑脊髓膜炎
6.附红体病
7.巴贝西虫病
8.黑热病
疟疾的诊断在以下选项中,不包括哪项( )。
| A. 流行病学史 | ||
| B. 临床表现 | ||
| C. 实验室诊断 | ||
| D. 病理诊断 |
正确答案:D
解析:疟疾的诊断包括流行病学史、临床表现、实验室诊断、实验性治疗,所以答案D正确。
(一)治疗
1.病因治疗-抗疟药物,其治疗原则为:安全、有效、合理、规范
(1)间日疟的治疗
氯喹+伯氨喹:氯喹第1天600mg顿服或服300mg间隔6~8h再服300mg,第2天、第3天各服1次,每次300mg,总剂量1200mg。从服氯喹的第1天起,同时服伯氨喹,每日1次,每次22.5mg,连服8天,总剂量180mg。
上述剂量均为基质;三日疟、卵形疟也可用此疗;口服吸收快,排泄慢,作用持久。副作用轻,有头晕、恶心、呕吐与腹痛等。其过量可引起心动过慢、心率失常与血压下降。老年人与心脏病者慎用;孕妇、1岁以下婴儿、有溶血史或其家属中有溶血史者禁用伯氨喹
G6PD缺乏地区的人群,应在医务人员监护下服用伯氨喹;治疗无效时,改用青蒿素类药物的复方制剂或联合用药。
(2)恶性虐的治疗
首选青蒿素类药物及其衍生物,最好用以青蒿素为基础的复方或联合用药,任选一种。双氢青蒿素:每片20mg,成人60mg,qd(儿童按年龄递减)首次加倍,连服5~7d蒿甲醚:口服每片40mg,成人80mg,qd首次加倍,连服5~7d;青蒿琥酯:口服每片50mg,成人50mg,bid首次加倍,连服5d。双氢青蒿素哌喹片:每片含双氢青蒿素40mg,磷酸哌喹320mg。成人首次2片,6~8h2片,24h2片,32h2片。青蒿琥酯片加阿莫地喹片:每片含青蒿琥酯50mg阿莫地喹150mg。每日顿服各4片,连服3日。复方青蒿素片:每片含青蒿素62.5mg哌喹375mg。首次2片,24h2片,总剂量4片。复方磷酸萘酚喹片:每片含青蒿素125mg萘酚喹50mg。口服总剂量8片,1次顿服。复方蒿甲醚片:每片含蒿甲醚20mg,本芴醇120mg。首日服2次,每次4片,第2~5日,每日服1次,每次4片。
(3)重性疟疾的治疗
任选下列一种方案
蒿甲醚注射液:每支80mg,成人80mg,肌注qd.连用7日,首次加倍。
青蒿琥酯注射液:每支60mg,静脉注射每日1次,每次60mg,连用7日,首次加倍。
咯萘啶注射液:每支80mg,肌注或静脉滴注,每日1次,每次160mg,连用3日,总剂量480mg,最大剂量不超过640mg。
(4)孕妇疟疾治疗
间日疟采用氯喹治疗
恶性疟孕期3个月内者可用磷酸哌喹;3个月以上者ATC治疗;重症者选用蒿甲醚或青蒿琥酯注射剂治疗。
(5)间日疟休止期根治
伯氨喹:口服总剂量180mg,每日1次,每次22.5mg,连服8天。
2.对症、并发症的治疗及脏器支持治疗
主要是加强护理,预防感染。
(1)高热、抽搐的处理及肾上腺皮质激素的应用。
(2)注意水、电解质的平衡。
(3)补液的问题:多用葡萄糖或低分子右旋糖酐。
(4)贫血和血小板减少的治疗。
(5)保肝、降酶、降黄。
(6)保护心肌细胞。
(7)胃肠功能不全,胃肠粘膜的保护。
(8)脑水肿的处理:常用甘油果糖或25%甘露醇。
(9)肾功能受损的患者,早期可用甘露醇或利尿剂,必要时应予血透析。
(10)昏迷病人条件允许时应用呼吸机、心电监护等。
(二)预防
1.控制传染源:积极治疗病人
2.传播媒介的预防:灭蚊和防蚊虫叮咬
3.献血:来自于疟区无疟疾症状,且未服用过抗疟疾药物,离开疟区5个月后方可献血;如感染过疟疾或服用过抗疟药,包括预防药物,应在停止治疗以及离开疫区3年后方可献血。
4.疟疾的药物预防:
(1)磷酸哌喹片:每月1次,每次600mg睡前口服。连续服用时间不宜超过4个月。如需要继续服用,则应停药2~3个月再次预防服药。
(2)氯喹:每7`~10天口服1次,每次300mg。
本节课主要介绍了疟疾的相关知识,首先讲述了疟疾的定义、临床特点、危害以及分类,接着讲解了疟疾的流行病学特点,然后指出了疟原虫在不同的阶段以不同的形态存在,介绍了其病原学的特点,最后详细讲解了疟疾的发病机理和病理、临床表现、实验室检查、诊断和鉴别诊断以及治疗和预防。 |
|
