一、主动脉球囊反搏的定义
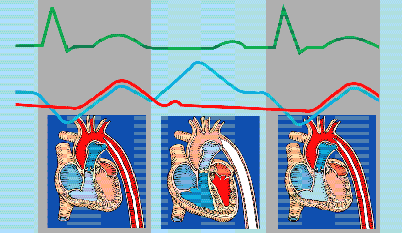
主动脉球囊反搏是常见的一种机械循环辅助的方法,是指通过动脉系统植入一根带气囊的导管到左锁骨下动脉开口远端和肾动脉开口上方的降主动脉内,在心脏舒张期,气囊充气,在心脏收缩前,气囊放气,达到辅助心脏的作用。
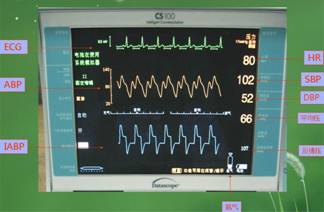
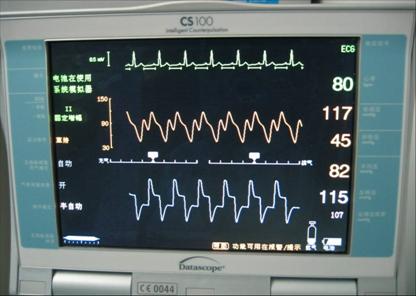
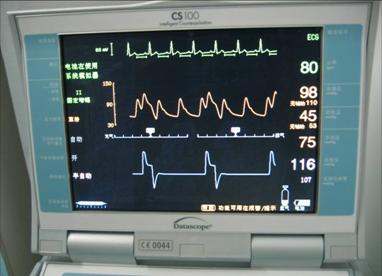
右图显示的是 CS100 的 IABP 机, IABP 主要由监护仪、触发系统、充放气装置、报警系统及气泵组成。
|
这是 IABP 的显示面板,第一行的波形是心电机器一般主要靠心电图来触发,第二行的波形是动脉压力波形,第三行的波形是球囊反搏的波形,右边的数字依次为心率、收缩压、舒张压、平均压、反搏压。 |
|
IABP 的操作面板 |
|
ECG 导线 |
|
ECG 信号传输线, 可以用它连接在心电监护仪上,靠监护仪上的信号传输至反搏仪,可以避免病人身上贴过多的电极片
|
|
压力传输线
|
|
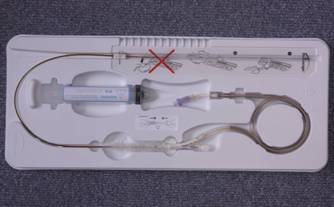
主动脉内反搏球囊导管
|
|
球囊导管内的穿刺包 |
|
球囊包 |
(一)工作原理
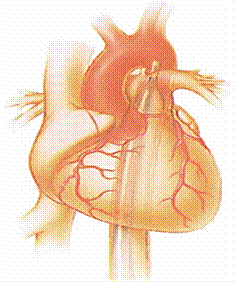
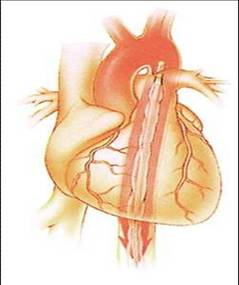
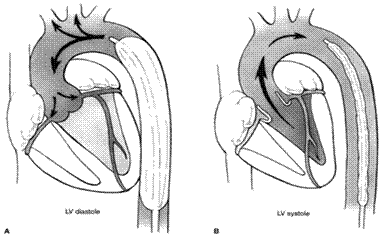
通过股动脉在左锁骨下动脉以远 1 ~ 2cm 的降主动脉处放置一个体积约 40ml 的长球囊。主动脉瓣关闭后,球囊被触发膨胀, 导致主动脉舒张压增高,使心输出量和舒张期冠脉的灌注增加。 在收缩期前球囊被抽瘪, 使左室的后负荷降低,心脏做功降低,心肌耗氧量降低。
|
|
心脏收缩末期主动脉瓣关闭后立即充气,舒张压升高,增加冠状动脉灌注。 |
心脏舒张末期主动脉瓣即将开放立即排气,降低心脏做功(负荷),降低心肌的氧消耗,增加心脏输出量。 |
所谓的时相,就是气囊充、放气的时间,是根据心动周期而设定的,当以心电图为触发方式时,充气点在 T 波的终点,放气点在 QRS 波前,当以压力为触发方式时,充气点在 DN 点前,放气点在主动脉舒张末压点。
|
心脏舒张期球囊充气,使舒张压增高,增加了冠状动脉的灌注,心脏收缩期球囊放气,使舒张末压降低,收缩压降低,从而降低了心脏后负荷,减少了心脏做功,降低了心肌耗氧,增加了心排血量。 |
|
IABP 导管阻塞主动脉的面积为80%,当它充气时,球囊对主动脉的压力大约640毫米汞柱,当放气时,主动脉内的压力为负760毫米汞柱。 |
|
||
(二) IABP 球囊的位置
球囊导管放置在 左锁骨下动脉开口以下 1 ~ 2cm 和肾动脉开口之间的降主动脉内。可通过胸部 X 光片观察导管尖端是否位于第 2 ~ 3 肋间。 当球囊导管放置位置过高,可以阻塞左侧锁骨下动脉开口,造成左侧上肢灌注不足。当导管放置位置过低,气囊可能阻塞肾动脉的开口,造成肾动脉灌注不足,造成尿量减少。
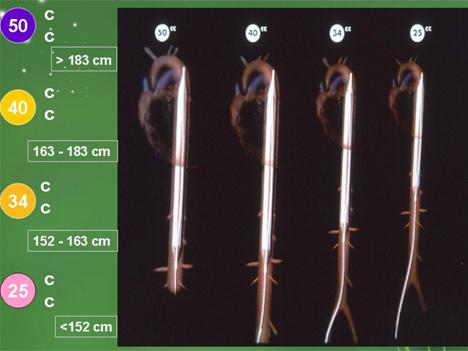
上图显示的是 导管的四种型号,一般常用的是40号,适用于1.63~1 .83米 的人群。
(三) IABP 的触发
IABP 的触发方式有心电图触发、压力触发、起搏器触发和固定触发。心电图触发 最常用的触发模式,应该选择一个 R 波高尖、 T 波低平的导联,当心率 >150/min ,会降低 IABP 的效能,可用于房颤心律。 压力触发用于 各种原因 ECG 不能有效触发时, 要求收缩压大于50毫米汞柱,脉压大于10毫米汞柱。 起搏器触发用于心房、心室及房室起搏, 100% 起搏频率。固定频率(内触发) 用于室颤,不能有效地产生心脏输出的病人, 固定频率(自动状态为 80/min ) , 可用于收缩压 <50mmHg 的患者 。
|
1:1的触发方式,一次心动周期一次反搏。 |
|
这是1:2的触发方式 |
|
这是1:3的触发方式 |
|
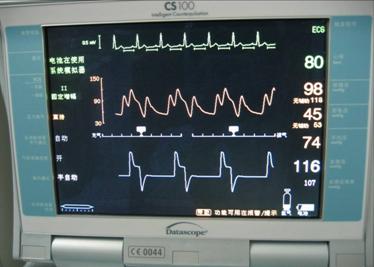
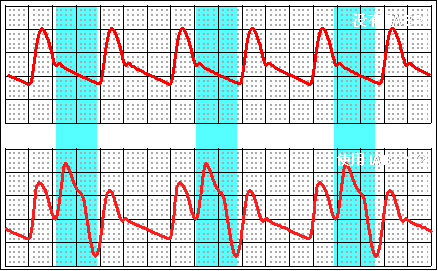
IABP 主要来看动脉压力波形,上面的波形是没有反搏时的动脉压力波形,下面的波形是1:2时动脉压力波形。可以看到在 DN 点,球囊充气,这时舒张压增高。在舒张末压点球囊放气,降低了舒张末压,降低了收缩压。 |
充气的目标是产生高的动脉舒张压,从而增加了冠状动脉灌注,放气的目标是降低了舒张末压,降低收缩压,从而减少了心肌耗氧,增加了心排血量。
不能产生心脏输出的病人,宜用( )触发:
| A. 心电图触发 | ||
| B. 压力触发 | ||
| C. 起搏器触发 | ||
| D. 固定频率 |
正确答案:D
解析:固定频率(内触发)主要用于病人不能产生心脏输出。
(四)时相错位
1. 充气过早
球囊于主瓣关闭前充气, 它的波形特点是在 V 型 切口前充气, 舒张压侵占收缩期 ( 可能难以分辨) , 产生的 生理效应 是 主动脉瓣提前关闭,心输出量减少,前负荷增加,增加了心肌耗氧。
2. 充气过晚
球囊于主瓣关闭后较晚充气,波形特点是球囊在 V 型切口后充气,缺乏尖 V ,反搏压不足。 产生的 生理效应 是 冠脉灌注不足。
3. 放气过早
球囊于舒张期内过早放期,波形特点是反搏压出现后马上看到其急降,反搏压不足,有反搏舒张压末尾可能等于或小于没反搏舒张压,有反搏收缩压可能提高。 产生的 生理效应 是 反搏压不足,可能出现冠脉和颈动脉逆流,由于冠脉血液逆流可引起心绞痛,没足够后负荷降低效果,增加心肌耗氧。
4. 放气过晚
当主瓣开始打开时球囊才放气,波形特点是有反搏舒张压末压,可能等于没反搏舒张压末压,有反搏收缩压上升时间延长,反搏压外观看来加宽。 产生的 生理效应 是 完全没有减低后负荷,由于是左心室射血的阻力增加和等容收缩期延长而增加心肌耗氧,球囊阻挡左室心排因而增加后负荷。
|
||
(五)判断充放气时间
首先判断充气,应该在 DN 点之前充气,如果在 DN 点前大于40秒之前充气,说明充气过早,如果看见 DN 点,说明充气过晚。
第二 判断放气 , 应该反搏后的舒张末压小于反搏前的舒张末压,如果反搏后的舒张末压大于等于反搏前的说明放气过晚,反搏后的收缩压应该小于反搏前的收缩压,如果反搏后的收缩压大于等于反搏前的收缩压,说明放气过早。
适应于各种原因引起的心泵衰竭,如心梗并发心源性休克,围手术期产生的心梗,体外循环后的低心排综合症;急性心肌梗死发生的机械并发症;内科治疗无效的不稳定心绞痛;缺血而导致的室性心动过速;我们还可以用于冠状动脉左主干病变的手术前,高危病人和冠状动脉造影,及介入术失败的病人。
主要有主动脉夹层动脉瘤,主动脉瓣返流,出血或不可逆的脑损伤,严重的凝血机制障碍。
1. 监测生命体征及循环辅助的效果
持续监测心率、心律、反搏压、血压的变化。反搏期间应使病人的心率控制在 80 ~ 120 次 / 分,反搏压应高于病人血压 10 ~20mmHg. ,以获得满意的血流动力学效果。观察心电图的变化。 IABP 主要是依据 ECG 的 QRS 综合波中的 R 波触发球囊反搏,应选择 R 波清楚的导联,固定好心电图电极片,防止电极片脱落发生反搏终止。若出现心动过缓,心动过速,恶性心律失常时应及时处理。
2. 压力监测
严密监测动脉收缩压、舒张压、平均压、反搏压及波形,根据各项压力的动态变化,结合心率、尿量等,观察反搏疗效、病情的好转及变化,及时发现有无漏气等情况。
3. 动脉压力冲洗装置的监护
肝素钠 6000u 加入 NS 500ml 中持续加压冲洗,每班校零点一次,每小时手动冲洗一次,观察动脉插管内有无回血,压力表的指针是否在绿区,监测 PTT60 ~ 80s ACT150 ~ 180 s 。
4. 穿刺局部护理
穿刺局部有无出血、血肿,每日换药一次,严格无菌操作。
5. 穿刺侧肢体护理
穿刺侧肢体制动,避免过度弯曲,约束带约束,平卧位或半卧位小于 30 度。观察足背动脉搏动,穿刺肢体皮肤温度、颜色、痛觉,预防并发症出现。使用充气床垫,促进患者局部的血液循环,有效防止压疮及出血等并发症发生。
6. 尿量的监测
如果尿量偏少,尿比重低,应考虑是否发生肾功能衰竭或肾动脉栓塞。 及 时通知 医师,通过超声检查等方法,重新确定气囊管的位置,及时处理。
7. 拔管
当患者生命体征及循环稳定,多巴胺用量小于 5ug/kg/min ,尿量增加,末梢循环好,减慢反搏频率,可停用 IABP 。拔管前 4 小时停用肝素,测 ACT 小于 180 秒,停止反搏使球囊自动放气,拔出球囊导管和鞘管,让血液从穿刺处流出少量,冲出股动脉内可能存在的血栓。局部压迫 30 分钟,加压包扎 6 ~ 8 小时,注意观察伤口情况和足背动脉的搏动情况。砂袋压迫 8 h 可翻身,避免穿刺侧肢体过度弯曲。
8. 心理护理
由于疾病带来的痛苦,病人常表现出忧郁。应给病人以精神上的安慰和鼓励,消除病人紧张、忧虑、恐惧的心理状态,避免各种不良刺激,使病人保持情绪稳定。术前给病人讲解应用的目的、安全性、方法和注意事项,使病人增强战胜疾病的信心,让病人能积极主动的配合治疗。
(一)反搏期
1. 血栓形成
长期卧床,抗凝不当易致血栓形成。血栓脱落可致栓塞。 IABP 应用中应保持球囊在体内持续浮动,保持 APTT60 ~ 80 秒 ACT 在 150 ~ 180s 。
2. 气栓
球囊漏气造成。但目前采用球囊压力监测,一旦漏气 IABP 马上停止工作,并将球囊内气体抽出,保证安全。
3. 血小板生成减少
4. 感染
严重时败血症,植入时应严格无菌操作应用抗生素预防,可控制其发生率。
5. 出血
可见于球囊插入点、侵入监视线及压力造成之溃疡出血。
6. 主动脉破裂。
7. 因 IABP 导管安装所致的循环受阻、球囊过高所致的锁骨下动脉受阻、球囊太低所致的肾动脉受阻。
8. 下肢缺血
导管阻塞或位置不好致血流受阻,约 1% ~ 2% 下肢缺血、坏死。无鞘 IABP 置入只使缺血发生率稍有下降。不可逆性肢体缺血仍时有发生。因此, IABP 应尽可能用于疾病的早期、潜在可逆阶段中。
(二)撤除期
1. 穿刺部位出血
2. 血栓形成
3. 病情复发
(三)并发症的预防
1. 检查置管一侧下肢的动脉搏动,观察下肢皮肤的色、温及感觉等变化并与对侧比较。
2. 将置管一侧下肢垫高,并每2小时行下肢功能锻炼一次。
3. IABP 病人的半坡卧体位应小于 45 度,避免屈膝、屈髋引起的球囊管打折。
4. IABP 术后病人,需抗凝治疗。抗凝治疗前需遵医嘱监测 APTT ,抗凝治疗后需观察有无出凝血现象。
5. 局部感染的预防
( 1 )球囊管置管处的局部观察。每日更换敷料同时检查穿刺局部有无渗血、红肿、分泌物。如因抗凝及距会阴部较近,被血、尿污染时,应及时更换敷料。
( 2 )观察每日体温、血象的动态变化。
( 3 )观察应用各类抗生素的效果,效果不佳的应及时报告医生。
6. 球囊破裂的预防
( 1 )观察有无顽固性低反搏压;置管外侧管道内有无血液流出。
( 2 )发生上述两种情况应及时报告医生,应立即停止 IABP ,马上行撤管处理,如有必要协助医生更换新管再行置入。
7. 其他
还应该观察触发不良、循环波动引起的低反搏压,1:3的 IABP 大于8小时,停止 IABP 超过30分钟而未及时拔管造成的并发症。
IABP辅助介入治疗多为高危患者,术程中随时可能出现突发病情变化,针对患者病情、手术难度和复杂情况判断风险系数、评估存在或潜在安全风险,护理人员应于术前及时、系统地向患者及其家属做好解释工作,并不断提升自身素质和技能,有效地配合治疗和抢救,为患者提供更优质的人性化护理,最终提高护理质量。 |
|